Psoriazisul este o boală cronică inflamatorie a organismului, însoțită de o leziune predominantă a pielii cu formarea de pete și plăci eritematoase care au limite clare și solzi argintii la suprafață.
Cursul acestei boli se caracterizează prin perioade de exacerbare și remisiune (scăderea manifestărilor simptomatice). Din păcate, medicina nu a identificat încă cauza exactă și de încredere a psoriazisului, dar s-a remarcat clar un factor ereditar care, în combinație cu factorii declanșatori, contribuie la momentul declanșator al apariției acestei boli. A fost dezvăluită o legătură între apariția psoriazisului și antigenele sistemului HLA.
Între 1 și 5% din populația lumii suferă de această boală foarte neplăcută, iar persoanele cu piele deschisă prezintă un risc mai mare de a dezvolta psoriazis decât persoanele de culoare.
Boala se poate manifesta la orice vârstă, dar perioadele de 20-30 de ani și 50-60 de ani sunt considerate critice.
Important!Psoriazisul nu este contagios pentru alții, dar provoacă neplăceri pacientului însuși, deoarece erupțiile care apar în timpul bolii nu sunt doar un defect cosmetic, ci sunt însoțite și de mâncărimi neplăcute. În plus, este posibilă manifestarea artritei psoriazice, ceea ce înrăutățește semnificativ calitatea vieții pacientului.
De cele mai multe ori, erupțiile cutanate sunt localizate la nivelul scalpului, pe suprafața coatelor și genunchilor, în zonele pliurilor cutanate și ale organelor genitale. Unghiile, fesele și zona din jurul sprâncenelor pot fi adesea afectate. Natura și aspectul erupției cutanate depind de tipul de psoriazis.
Cauzele psoriazisului
Natura apariției psoriazisului nu a fost încă dezvăluită de medicină; unii medici vorbesc despre cauze autoimune. A doua teorie care explică apariția bolii este o perturbare a procesului normal de maturare și diviziune a celulelor pielii. Ereditatea și stresul sunt, de asemenea, considerate a fi cauza.
O predispoziție genetică la psoriazis, alergii și perturbarea frecventă a funcției de barieră a pielii (frecare puternică, expunere chimică, influența produselor care conțin alcool) poate provoca o exacerbare a bolii.
- Fenomenul Koebner este apariția unor erupții cutanate proaspete la locul iritației pielii în faza acută a unor dermatoze;
- Arsuri solare sau alte tipuri de arsuri;
- infecție cu HIV;
- Infecție cu streptococ beta-hemolitic, care provoacă psoriazis guttat;
- Utilizarea medicamentelor (în special beta-blocante, litiu, inhibitori ai enzimei de conversie a angiotensinei);
- Stres emoțional sever;
- Consumul de alcool;
- tutun de fumat;
- Obezitate;
- Dezechilibru hormonal, în special la femei în timpul menopauzei și al sarcinii;
- Tulburări ale sistemului digestiv.
Principala cauză a dezvoltării bolii este creșterea excesivă, accelerată și diviziunea celulelor pielii în combinație cu procesul inflamator din derm. Cu alte cuvinte, celulele pielii care se află în stratul inferior al epidermei încep să crească rapid și exercită presiune asupra celulelor care se află deasupra. Acest proces este însoțit de peeling semnificativ al pielii și se numește parakeratoză. Se crede că stimularea excesivă de către sistemul imunitar este principala verigă în apariția acestui mecanism.
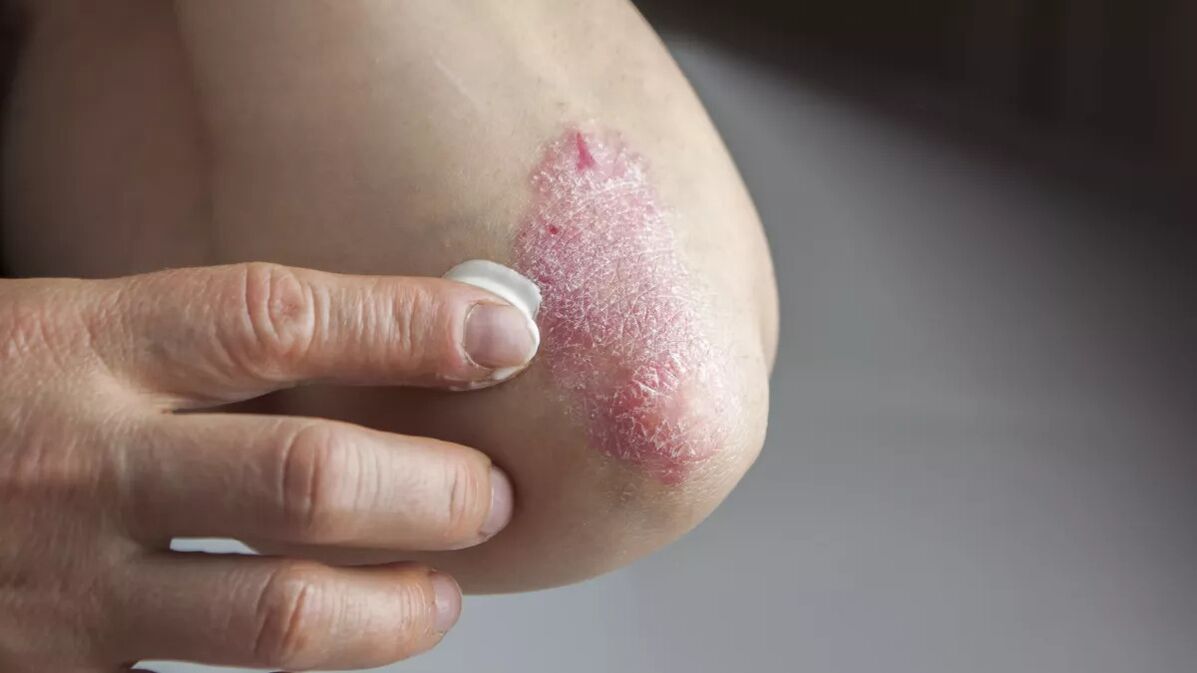
Simptome și semne de psoriazis
Erupțiile cutanate asociate cu psoriazis sunt asimptomatice sau însoțite de mâncărime. Cel mai adesea sunt localizate pe scalp, suprafețele extensoare ale genunchilor și coatelor, sacrului și feselor (în special în pliul fesier) și în zona genitală. Pot fi afectate unghiile de la mâini și de la picioare, pielea sprâncenelor, axilelor și buricului. Erupțiile cutanate se pot îmbina cu leziunile și pot acoperi zone anatomice mari și zone de piele dintre ele. În funcție de tipul de psoriazis, erupția poate avea diferite manifestări externe.
De regulă, erupțiile cutanate sunt localizate discret și sunt reprezentate de papule sau plăci eritematoase, care sunt acoperite cu solzi denși, argintii, strălucitori. Erupția apare treptat. Remisiile și exacerbările apar spontan sau după expunerea la factori provocatori.
5-30% dintre pacienți se dezvoltă
Important!Psoriazisul nu amenință viața pacientului, dar perturbă imaginea de sine a pacientului. Pe lângă faptul că aspectul pacientului se schimbă, este nevoie de o perioadă mare de timp pentru a trata erupțiile cutanate și pentru a menține curățenia hainelor și a lenjeriei de pat, ceea ce reduce foarte mult calitatea vieții pacientului.
Tipuri de psoriazis
vulgar (placă obișnuită sau cronică) psoriazis, în care erupțiile au aspectul unor plăci individuale acoperite cu peeling argintiu. Plăcile se pot coalesce pe măsură ce boala progresează. Dintre toate subtipurile, acest tip de psoriazis este cel mai frecvent și reprezintă aproximativ 90%.psoriazis invers însoțită de erupții cutanate care apar în zona pliurilor naturale și pot forma crăpături.psoriazis gutat caracterizata prin multiple eruptii cutanate cu diametrul de 0, 5-1, 5 cm. Adesea formata dupa faringita streptococica.psoriazis palmoplantar se manifestă sub formă de plăci pe palme și tălpi, care se pot îmbina.psoriazisul unghiilor afectează plăcile de unghii sub formă de adâncituri și șanțuri punctuale cu decolorarea și îngroșarea unghiei. Modificările unghiilor cu psoriazis seamănă adesea cu modificările cu o infecție fungică.psoriazis pustular însoțită de formarea de pustule pe palme, tălpi sau eventual deteriorarea unuia dintre degete. Poate exista și o formă generalizată.psoriazis eritrodermic se manifestă ca o apariție bruscă sau treptată de roșeață la pacienții cu plăci psoriazice, când plăcile în sine sunt ușoare sau absente. De obicei apare din cauza tratamentului necorespunzător al psoriazisului vulgar.
Metode de diagnosticare a psoriazisului
Când apar simptome de psoriazis, pacientul trebuie să consulte un dermatolog. El va efectua o examinare externă a zonelor afectate ale pielii și va colecta un istoric medical complet.
Psoriazisul are o asemănare generală cu alte boli dermatologice, mai ales în primele etape de manifestare. Este important să excludem prezența infecțiilor fungice în mâini și unghii. Tipul seboreic de psoriazis necesită un diagnostic diferențial special pentru a exclude eczema seboreică, pitiriazisul roz și sifilisul papular.
În caz de boală activă și leziuni mari ale zonelor epidermei, se utilizează analiza vizuală a răzuirii. În procesul de răzuire, peelingul se intensifică. În locul solzii îndepărtate, este vizibilă o peliculă netedă, subțire, care se desprinde sub acțiunea mecanică și dezvăluie o suprafață umezită cu picături de sânge.
Diagnosticarea psoriazisului în cele mai multe cazuri nu este dificilă; este suficient să examinați pur și simplu pielea pacientului. Medicul trebuie să excludă erorile de diagnostic și să determine prezența altor boli și alte patologii care apar pe fondul psoriazisului.
În cazuri rare, diagnosticul necesită o biopsie. Dacă sunt prezente semne clinice non-clasice, trebuie luată în considerare necesitatea acesteia. Există o severitate ușoară, moderată și severă a bolii în funcție de zona de piele afectată. Leziunile la mai puțin de 10% din piele corespunde unei severități ușoare. Există metode mai sofisticate pentru evaluarea severității bolii, dar acestea sunt utilizate în studiile clinice.
Tratamentul psoriazisului
Există un număr mare de factori de care depinde dezvoltarea bolii și diferitele sale manifestări. Prin urmare, au fost dezvoltate multe tratamente pentru psoriazis. Adesea, aceste metode sunt combinate, incluzând atât intervenții medicamentoase, cât și non-medicamentoase.
Planul de tratament este întocmit în funcție de severitatea bolii, zona de piele afectată și severitatea simptomelor precum roșeață, mâncărime, peeling. De asemenea, se ia în considerare vârsta și sexul, stadiul bolii și starea generală a pacientului, prezența bolilor concomitente, deoarece pot limita alegerea metodelor de tratament.
Tratamentul psoriazisului ar trebui să conducă la o reducere a manifestărilor clinice (erupții cutanate și alte simptome), la îmbunătățirea stării generale a pacientului și la restabilirea capacității sale de muncă.
Când se tratează psoriazisul, este necesar să se urmeze o dietă și să se îngrijească corespunzător pielea, deoarece există riscul de afectare a ficatului. În astfel de cazuri, se recomandă reducerea cantității de alimente grase din dieta pacientului, renunțarea la alcool, dulciuri (zaharuri simple) și alimente cu amidon. Accentul în dietă ar trebui să fie pus pe proteine: carne slabă, pește, produse lactate, legume și fructe. Asigurați-vă că acordați atenție reacțiilor alergice sau intoleranței la anumite produse.
Pentru a îmbunătăți calitatea vieții pacientului și a scăpa de boală, este necesar să folosiți o abordare integrată:
Tratament local –Unguentele și cremele se descurcă bine cu exfolierea și mâncărimea în zonele mici unde boala este localizată. Unguentele hormonale, acidul salicilic, retinoizii și cremele hidratante sunt deosebit de eficiente în tratarea psoriazisului pe față și pe mâini.Terapie medicamentoasă folosit ca metodă suplimentară de tratament eficient al psoriazisului atunci când unguentele nu ajută. Medicamentele reduc procesul inflamator, elimină umflarea și mâncărimea și blochează activitatea crescută a celulelor pielii. Dar merită luat în considerare faptul că comprimatele au multe efecte secundare (oboseală crescută, lipsa poftei de mâncare, hipertensiune arterială). Prin urmare, este foarte important să urmați toate recomandările medicului cu privire la doza medicamentului.- Când psoriazisul este localizat pe cap și gât, utilizați
șampoane terapeutice medicamentoase : antifungic, gudron, care contine corticosteroizi. Șamponul elimină agenții patogeni ai inflamației patologice, îndepărtează solzii, ameliorează mâncărimea și arsurile. Injecții terapeutice cu antihistaminice blochează mâncărimea severă, medicamentele biologice au un efect benefic asupra sistemului imunitar.
Din păcate, astăzi nu există posibilități de vindecare completă a psoriazisului. Orice tratament pentru psoriazis are ca scop eliminarea semnelor bolii pentru o lungă perioadă de timp și prelungirea remisiunii. Dar tratamentul psoriazisului este necesar, în ciuda cursului cronic lent al bolii, deoarece absența prelungită a terapiei poate duce la invaliditatea pacientului.























